稽留流産→ 生きていた確率
2025年11月30日

【この記事でわかること】
- 稽留流産の定義と起こりやすい時期
- 稽留流産と診断されたが生きていたケース
- 兆候・確率・おりものの変化・セカンドオピニオンの重要性
この記事では、「稽留流産と告げられたが、諦めきれない」「もう一度診てもらいたい」という方に読んでいただきたい内容です。
結論としては、稽留流産の多くは妊娠初期に起こり、染色体異常が主な原因ですが、まれに誤診で赤ちゃんが生きていたケースもあるため、納得できない場合はセカンドオピニオンを受ける選択肢もあります。
本文中には、体験談・兆候・茶色いおりものの変化なども解説していますので、ぜひ最後までご覧ください!
目次
稽留流産 生きていた確率
稽留流産(けいりゅうりゅうざん)と診断されても、まだ自分の中では納得が出来ないという方も多いのではないでしょうか?
稽留流産とは
稽留流産とは、胎児の成長や心拍が止まってしまったものの、子宮内容物と共に子宮内にとどまったままの状態のことをいいます。
稽留流産は何週目まで?
稽留流産は、妊娠22週未満で胎芽や胎児が子宮内で死亡し、症状が無く子宮内に留まっている状態のことを言います。(稽留流産は12週未満の早期流産の時期に起こることが多いです)
一方、出血などの症状があり、かなりの期間胎芽や胎児が子宮内に留まる場合は、遷延流産(せんえんりゅうざん)と言います。
稽留流産、何週が多い?
稽留流産は、12週未満の早期流産の時期に起こることが多いです。
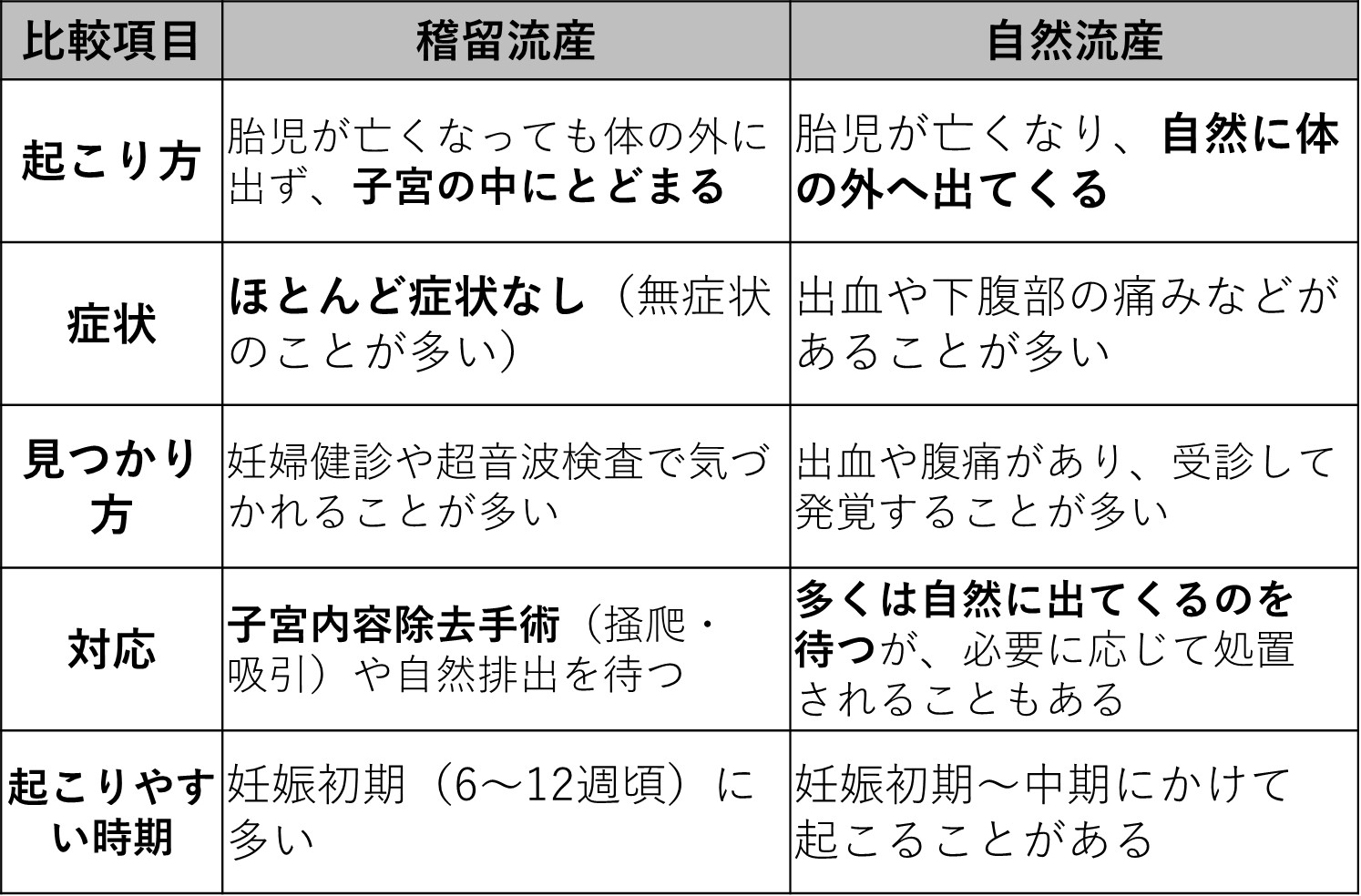
稽留流産と自然流産の違い
流産の確率 & 流産の兆候(予兆)
稽留流産 何週目が多い
稽留流産は、出血や腹痛などの症状がないため、自覚症状のない流産とされています。稽留流産の多くは妊娠12週未満の早期流産の時期に起こります。
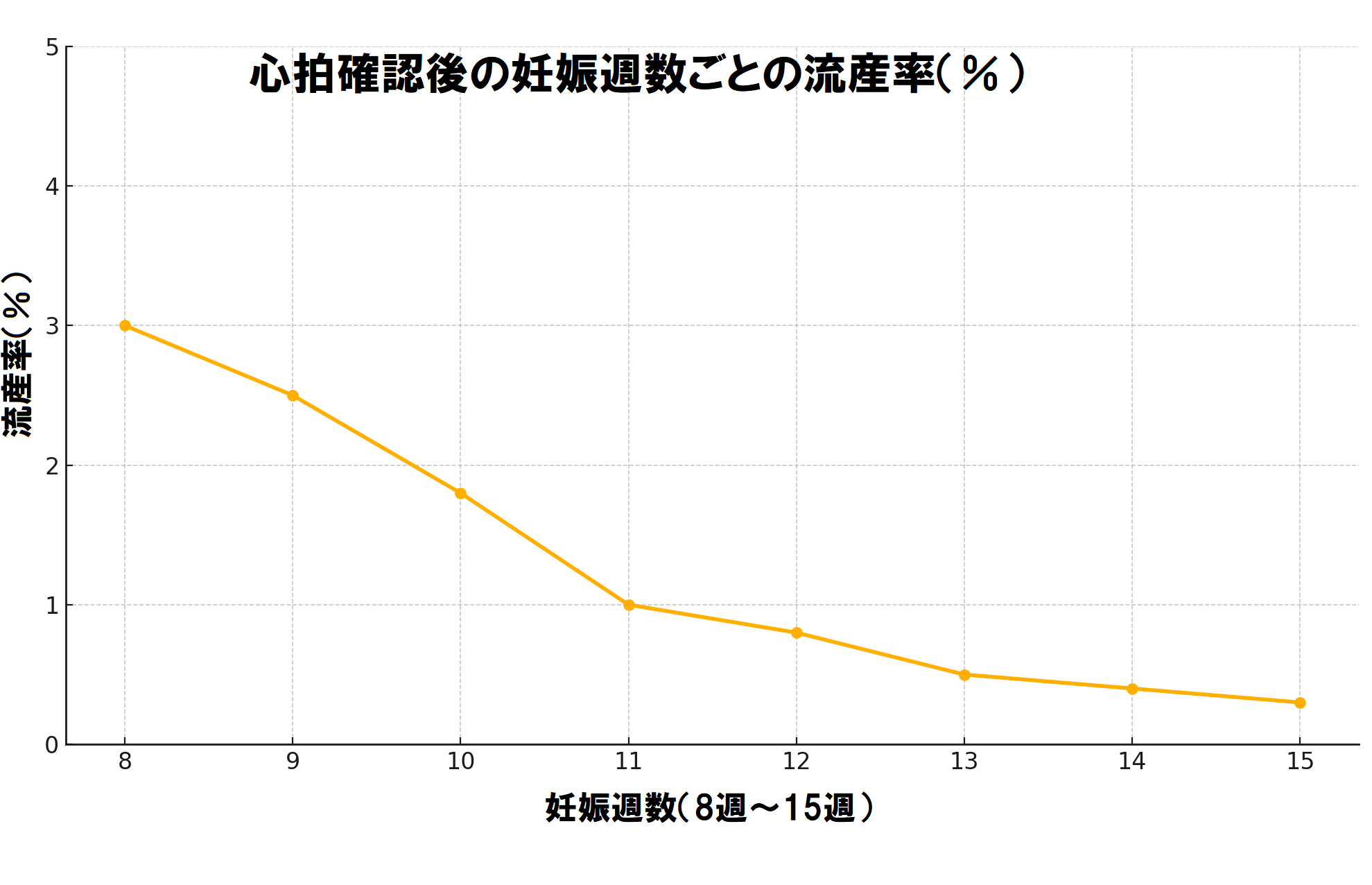
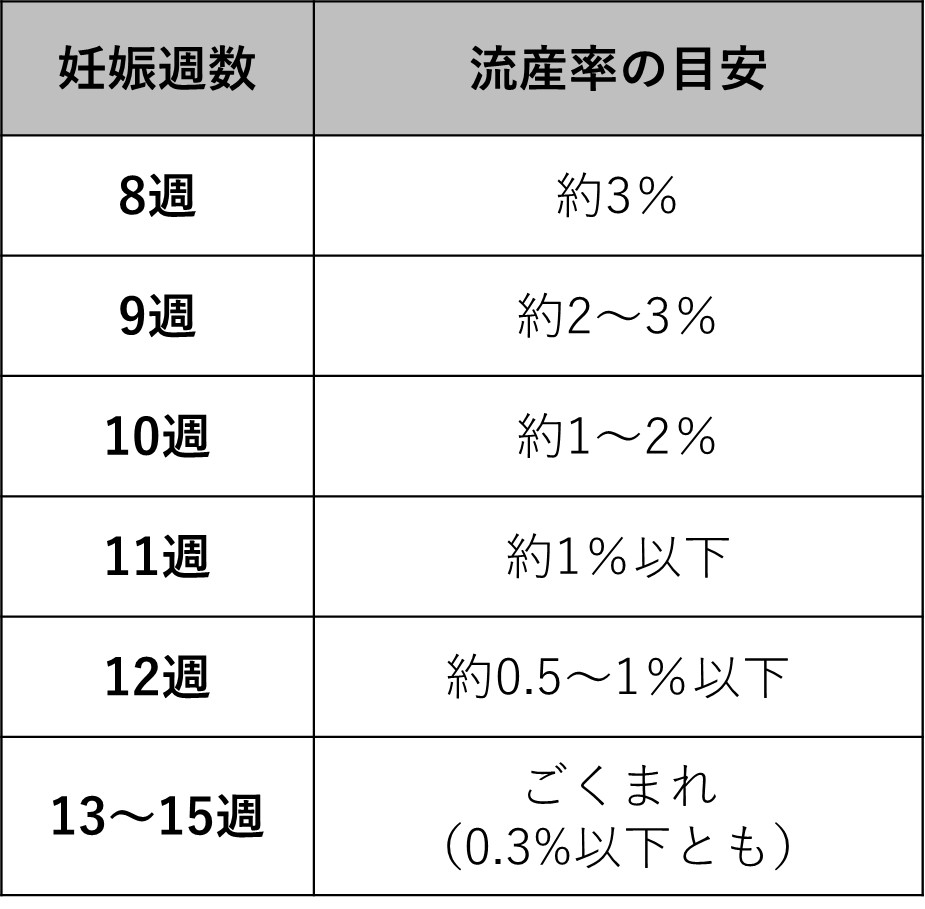
稽留流産の確率
妊娠8~12週の流産の確率は34~48%と、一般的な流産率(15%)と比較すると、妊娠9週目あたりは流産しやすい時期と言えます。
流産の中でも稽留流産が起こる確率は、はっきりとは分かりません。妊娠全体の15%に流産が起こると言われ、そのほとんどが早期流産(稽留流産など)です。
関連記事:【妊娠9週の壁】乗り越えるには? ~妊娠9週目の流産確率~
関連記事:【心拍確認後】流産率は下がる?(20代、30代、40代の流産の確率は?)
15週 稽留流産の兆候(予兆)→(出血と腹痛)
妊娠12週以降は流産の確率は下がりますが、まだ胎動を感じない時期のため、赤ちゃんの状態を自分で確認することはできません。
流産の兆候として、少量の鮮血や暗い色の出血、下腹部の痛みが現れることがあります。
一方で症状がなく、受診して初めて分かる場合もあります。体調の変化に気づけるよう、日頃から注意して過ごすことが大切です。
つわりが消えた場合の判断フローチャート
稽留流産しやすい人(おりものの変化など)
稽留流産しやすい人
妊娠12週までに起こる早期流産の多くは、赤ちゃん側の染色体異常や遺伝子の問題が原因とされ、母体の行動が直接の原因になることはほとんどありません。
そのため完全に防ぐことは難しいとされています。ただし、妊娠が分かったら安全な内服薬の使用を心がけ、喫煙や飲酒は控えることが大切です。
また、年齢が高くなるほど卵子の老化により染色体異常が増え、流産率は上昇し、40歳以上では約40%以上になると報告されています。
関連記事:妊娠初期の流産しやすい行動 & 特徴
関連記事:稽留流産しやすい人の特徴(行動)& 流産の確率(20代、30代、40代)
稽留流産 ~おりものの変化~
稽留流産では、茶色や茶褐色のおりものが出たり、においが生臭く感じたりすることがあります。ただし、これらの変化は正常な妊娠でも起こる場合があるため、必ずしも流産とは限りません。
もし茶褐色のおりものが1週間以上続く場合や、量が増える、腹痛や出血など他の症状を伴う場合は、早めに医療機関を受診することが大切です。
体の変化を無理に自己判断せず、専門医に相談しましょう。
稽留流産と診断されるも、生きていた体験談
稽留流産と診断されたが、生きていた体験談
まれに、8週目で胎嚢の大きさが6週から止まっていて胎芽が見えなくてないため、稽留流産と診断されたが、1度の診断で稽留流産と診断されたことに納得できず、セカンドピニオンを別の病院でしてもらった所、赤ちゃんが生きていたということがあったそうです。
稽留流産?!間違いだったケースもある
稽留流産と言われたが生きていた(間違いだった)ケースは、稀にあります。2回目でも胎芽が見えなくて、3回目で確認できたという方もいらっしゃいました。
納得いかない場合には、セカンドオピニオンを
自分の中で納得がいかない場合は、納得のいくまで手術はせずにセカンドオピニオンを受けてみても良いかもしれませんね。
→体験談:
妊娠8週で胎嚢が6週から大きくならず、胎芽も見えないため稽留流産と診断された女性がいました。しかし不安が残り、別の病院で診察を受けると赤ちゃんの心拍が確認され、妊娠は継続。すぐに手術を選ばず、セカンドオピニオンを受けたことで大切な命を守れたと話しています。
→体験談:
妊娠初期の検査で胎芽が見えず、医師から稽留流産の可能性を指摘された方がいました。1週間後の再診でも心拍は確認できず、流産と判断されそうになりましたが、諦めず再度検査を希望。すると3回目の診察で無事に心拍が確認され、妊娠の継続が分かった体験談です。
関連記事:妊娠初期症状 & 生理前の違い(胸の張り、下腹部痛、腰痛など)
↓↓お友だち追加はこちらから↓↓
【よくある質問】稽留流産→ 生きていた確率
Q1. 稽留流産と診断された後に赤ちゃんが生きていた確率はどれくらいですか?
A.稽留流産と診断された場合、後から赤ちゃんの心拍が確認されるケースはとてもまれです。
診断は超音波検査で胎児の成長や心拍の有無を複数回確認して行われます。ただし、排卵日のずれや妊娠週数の計算違いにより、心拍確認が遅れることもあるため、医師が再検査をすすめる場合があります。
参考文献:日本産科婦人科医会 8.稽留流産の診断
Q2. 稽留流産の診断が間違いだったことはありますか?
A.稽留流産の診断が間違いになることはありますが、確率は非常に低いとされています。
特に妊娠初期は胎児が小さく、心拍が確認しづらい時期です。そのため、1回の検査だけで判断せず、通常は7〜10日後に再検査を行い、胎児の成長や心拍の変化を慎重に確認します。
Q3. 稽留流産の診断を受けたら、すぐに手術を受けるべきですか?
A.多くの場合、確定診断後には手術や薬による治療が提案されますが、緊急性がない場合は数日から1週間ほど様子を見ることも可能です。
この期間に自然に胎嚢が排出されることもあります。ただし、大量出血や強い腹痛、発熱などがある場合は危険なサインのため、すぐ医療機関へ連絡することが大切です。
参考文献:厚生労働省 妊娠中・産後の症状等に対して考えられる措置の例
Q4. 稽留流産と診断されたらセカンドオピニオンを受けるべきですか?
A.診断に納得できない場合は、セカンドオピニオンを受ける選択もあります。別の医療機関で検査を受けることで、違う機器や医師の視点から確認でき、より安心して判断できます。
ただし、妊娠週数が早すぎると正確な診断が難しいため、検査のタイミングは医師と相談することが重要です。
参考文献:日本医師会 医師の職業倫理指針 第 3 版 (改訂案)
【まとめ】稽留流産 生きていた確率
稽留流産(けいりゅうりゅうざん)とは、赤ちゃんの心臓が止まってしまったあとも、お母さんの体の中に赤ちゃんがとどまっている状態のことを言います。出血やお腹の痛みなどの症状がほとんどないため、自分では気づきにくく、妊婦健診のときに初めて知らされるケースが多いです。
この流産は特に妊娠12週未満の初期に多く、原因のほとんどは赤ちゃんの染色体異常です。つまり、お母さんが悪いわけではなく、生まれてくる力が赤ちゃんに備わっていなかったということが多いのです。
ただし、まれに「稽留流産と診断されたけれど、実は赤ちゃんが生きていた」というケースもあります。たとえば、胎児の成長がゆっくりな場合や、機械の映り方が悪かっただけということもあるため、1回の診断で納得できない場合は、もう一度他の病院でも診てもらう「セカンドオピニオン」がすすめられることがあります。
また、妊娠中に出血や腹痛、茶色っぽいおりものが続く場合は、すぐに病院へ行きましょう。症状がなくても、気になることがあれば遠慮せず相談することが大切です。
不安な気持ちを一人で抱え込まず、パートナーや家族、医師に話すことも、心のケアになります。赤ちゃんと自分の体を守るためにも、正しい知識と判断がとても大切なのです。
参考文献:国立研究開発法人 不育症対応マニュアル
参考文献:公益社団法人 日本産婦人科医会.No.99 流産のすべて.1.総論
参考文献:公益社団法人 日本産婦人科医会.不育症について教えて下さい
関連記事
この記事に関連するページ
- 関連ページはまだありません。
執筆者:はり師きゅう師
ぽん鍼灸院 代表 成実勇樹

約25年前より東洋医学の世界に入り、経路治療家のもとで現場研修を含め技術を学び、2008年に大阪府豊中市に「ぽん鍼灸院」を開業。
その場しのぎではなく、根本から治す事ができる。本当に苦しい時に治せる技術は東洋医学なんだ。と、その教えは、今の私の技術の基盤となっています。
長年経験していた自身の不妊治療をもとに「困っている人の為に役に立ちたい。」そういった気持ちで対応させていただいております。
「これからできることは何でもしたい!」という方は、ぜひご相談ください。